Болят надпочечники симптомы и лечение. Болезни надпочечников и их симптомы.
Надпочечники - парный орган в эндокринной системе, призванные держать под контролем все функции в организме. Развитие той или иной патологии в данном органе может привести к разным болезням у мужчин и женщин, и даже развитию онкологии. Роль надпочечников велика, сбой функциональности требует урегулирования и лечения, желательно на раннем этапе.
Надпочечники функционируют как демпферы нашего тела
Оказывается, что до 80% людей в какой-то момент своей жизни будут усталыми надпочечниками. Ваши надпочечники не могут быть перегружены работой, потому что, что бы вы ни делали, вы можете получить серьезную болезнь. Помогает справляться со всеми формами стресса. Но когда вы подвергаетесь стрессу без остановки, эти железы становятся перегруженными и усталыми, что и называется усталостью надпочечников. И теперь это странно, а сверхпродуманные надпочечники перестают выделять достаточное количество кортизола, что ведь мы определяем гормон стресса, но это вызывает снижение энергии в течение дня, а ночью острые шипы, которые нарушают сон.
Какова роль надпочечников?
Один из важных органов эндокринной системы расположен в брюшной полости за почками. Состоит из 2-ух структур: коркового и мозгового вещества.
Корковое вещество с расположением в 3-ех зонах: сетчатой, пучковой и клубочковой выполняет разные функции:
Существует два типа усталости надпочечников
Или физическое истощение, которое обычно вызвано вовлечением в действия, требующие физических усилий. В таких случаях усталость надпочечников проходит спонтанно с естественным замедлением. Активность заканчивается, и надпочечники восстанавливаются в течение 24-48 часов.
В то время как наши мышцы все еще могут чувствовать боль, мы действительно ощущаем физическую и психологическую освещенность, и наша энергия возобновляется. С другой стороны, усталость надпочечников, вызванная длительным стрессом, является гораздо более серьезной проблемой.
- в клубочковой зоне происходит выработка гормонов (альдостерона, кортикостеромы, дезоксикортикостерона);
- в пучковой зоне – кортикостерона;
- в сетчатой зоне – секреция половых андрогенов (желез) активно; влияющих на половое влечение наращивание силы и мышечной массы; у мужчин, урегулирования уровня липидов и холестерина в крови.
Вещество корковое способствует:
В то же время уровень стресса и реакция на него очень разные у разных людей. У каждого свой стресс и его влияние на него, и это вызывает серьезную озабоченность. Одно можно сказать наверняка, что если мы подвергнемся долгосрочному стрессу, мы будем дрейфовать с ним как амплитуда переменного тока, рано или поздно мы почувствуем себя истощенной батареей и испытаем усталость надпочечников.
Существует замкнутый круг, который начинается с усталости надпочечников, затем переходит в так называемую фазу сопротивления и заканчивается симптомами общей адаптации. Это тот случай, когда раздражители повторяются слишком часто, реакция на стимул утомляется, и ответы становятся менее читаемыми. Амортизаторы в конечном итоге перестают работать. Они становятся устойчивыми к чрезмерной стимуляции.
- синтезации и выработке гормонов (кортизола и кортикостерона), в частности половых гормонов;
- удержанию под контролем водно-электролитного баланса. Корковое вещество отвечает за выработку гормонов кортикостероидов Мозговое вещество призвано синтезировать;
- выработку норадреналина, адреналина и повышенное содержание ;
- стимуляцию работы сердечной мышцы;
- урегулированию артериальное давление;
- расширение бронхов.
Надпочечники в целом у мужчин принимают активное участие в:
Смысл, сильный стресс заставляет надпочечники адаптироваться в начале, увеличивая их размер и функциональность. Так что они тянут на некоторое время, тогда все начинает рушиться. Когда вы находитесь в фазе сильной надпочечниковой резистентности, гормон кортизола способствует удерживанию натрия для поддержания повышенного кровяного давления, которое выдает сердце.
Когда стресс является долговременным и тяжелым, надпочечники в конечном итоге попадают в адаптивную фазу надпочечников, то есть высокие уровни инсулина, плохую функцию тимуса, биохимически поврежденные органы, полный коллапс организма или полное смещение жизненно важных органов. Одним словом, все это разваливается.
- формирование половых органов у мужчин;
- регулировании водно-электролитного баланса;
- поддержании артериального давления в норме;
- увеличении работоспособности мышечной силы;
- повышении уровня сахара в крови.
Выработка надпочечниками адреналина помогает бороться со стрессами и травмами, повысить положительные эмоции, силу и мощь у человека, сопротивляемость к разным болевым ощущениям. Норадреналин также активно борется со стрессами и негативным воздействием на организм извне, принимает активное участие в регуляции артериального давления и стимуляции работы сердечной мышцы.
Надпочечники должны быть восстановлены как можно быстрее, в пяти областях. Если вы закончили физически. Закончите последние штрихи и отдохните, и все будет в порядке. Но если вы находитесь в фазе серьезного стресса, вы должны сознательно влиять на снижение стресса, чтобы влиять на функцию надпочечников. Упражнение на 30 минут в день. Бег, йога, быстрые походы, прогулки, плавание и т.д. Он вырывает стресс из организма. Попытайтесь получить по крайней мере восемь часов сна в день. Вы можете поддерживать мелатонин, который снижает уровень кортизола и позволяет вам заснуть.
Гормоны надпочечников крайне важны для поддержания всех функций в организме, недостаток же или переизбыток приводит к развитию серьезных заболеваний.
Какие бывают заболевания надпочечников?
Заболевания у надпочечников условно можно разделить на группы в зависимости недостатка или избытка того, иного гормона в организме. Возможно развитие первичной, вторичной или острой недостаточности.
Улучшите диету. Уберите отходы с плиты, рафинированного сахара, кофеина и хлопьев, не говоря уже о сигаретах. Подавайте свою душу каждый день, читая, пишите, создавайте, пейте, медитируете или даже как кто-то может и должен молиться. Встаньте перед зеркалом в темной комнате не менее 15 секунд. Посмотрите прямо в зеркало, не моргая. Использование фонарика удерживает свет на уровне глаз, на расстоянии 8 см, но не непосредственно на глазу, со стороны головы до уха, чтобы не повредить глаз. Медленно перемещайте свет вокруг головы к носу, всегда держите расстояние около 8 сантиметров.
- Первичная недостаточность, при которой развивается болезнь Аддисона у женщин и мужчин в 20- 40 лет, выработка гормонов замедляется, и процесс может прекратиться полностью. У больных же наблюдаются: постоянные запоры или понос, боли в ЖКТ, скачки давления, ухудшение аппетита, развитие простудных болезней, снижение концентрации внимания, памяти и полового влечения, выпадение волос подмышками и на лобке у женщин, нарушение менструального цикла, явное уменьшение размеров груди и матки в размерах, увеличение клитора, развитие бесплодия.
- Вторичная недостаточность приводит к редкому мочеиспусканию, потере сознания, когда требуется срочная госпитализация и оказание мед. помощи.
- Острая недостаточность приводит к болезням: Иценко-Кушинга, феохромоцитоме, гиперальдостеронизму в случае переизбытка выработки гормонов на фоне развития , сердечной недостаточности, усиления выработки гормона альдостерона. У больных отмечаются симптомы: запоры, судороги, быстрая утомляемость, слабость в мышцах, головная боль. Возможно развитие злокачественной (доброкачественной) опухоли в мозговой части надпочечников.
При выработке гормонов (адреналина, норадреналина, дофамина) в избытке у людей повышается давление, при выработке в недостаточном количестве начинают развитие опухолевые процессы.
Остановитесь на минутку под углом 45 градусов к волейболу. Разумеется, свет должен быть направлен не непосредственно на глаз, а оставаться в пределах видимого диапазона. Затем, удерживая свет в этом месте, подсчитывает, как долго длится сокращение вашего ученика.
В общем, наши надпочечники очень странные
Во-первых, они кортизола, что плохо, но дает удар к действию. Несмотря на продолжающийся стресс, мы прекращаем кортизол, который также оказывается плохим для организма, потому что вы начинаете выходить в день с гитарами, а также то, что вы можете спать по ночам, и вы устаете, Вы бы остались.
Гормональный фон не устойчив у девочек в период полового созревания: повышен уровень сахара в крови, скачет артериальное давление, присутствует излишняя возбудимость, резкие боли в животе перед месячными, тошнота, рвота, судороги, озноб сухость во рту.

Сайт блога не является одной из тысяч страниц, содержащих только ту информацию, которую вы находите удобной. Наоборот, это место, где на основе современных знаний и научных исследований и мысли автора рождается спорное содержанием. Невероятно неудобно для темы сайта. Однако это не стратегия шумихи, это необходимость.
Отказ от ответственности: информация здесь предназначена только для образовательных и информационных целей и предназначена только для справочной информации и не обязательно отражает мнение основателя блога, тем больше она не может заменить мнение профессионала здравоохранения. Это закон и будем держать его.
Особую опасность представляет сбой гормонов при диагностировании доброкачественной опухоли или кисты в случае заполнения надпочечников серозной патологической жидкостью. Киста требует удаления путем проведения операции, иначе возможно перерождение в злокачественную опухоль. Зачастую на раннем этапе симптомы практически отсутствуют и, к сожалению, женщины поздно обращаются к врачам. Лишь при сильном увеличении опухоли в размерах, когда явно повышено давление на фоне сдавливания почечной артерии появляется боль в спине и пояснице, нарушаются функции почек, присутствует чувство сдавливания в животе.
Гормоны, вырабатываемые надпочечниками, такие как глюкокортикостероиды или минералокортикоиды, необходимы для правильного функционирования организма. Одним из условий, в которых имеются недостатки перечисленных веществ, является врожденная гиперплазия надпочечников. Это заболевание, хотя оно встречается у обоих полов, может несколько отличаться для девочек и мальчиков.
Врожденная гиперплазия надпочечников: причины
Врожденная гиперплазия надпочечников - это болезнь, к которой приводят генетические мутации. Болезнь унаследована аутосомно-рецессивным образом, а это значит, что для ребенка ребенок должен наследовать две копии аномального гена. Несмотря на то, что название может указывать на другое, именно в ходе этого блока основная проблема заключается не в увеличении надпочечников, а в самом деле, это связано с нарушением расстройств надпочечников.
Неправильное функционирование надпочечников может быть спровоцировано стрессами негативно, сильным истощением организма, когда женщины предпочитают сидеть подолгу на жестких диетах. В итоге появляются:
- слабость, усталость;
- боль в пояснице и ломота в костях;
- бессонница;
- выпадение волос;
- и на покровах кожи;
- скачки давления;
- раздражительность, нервозность;
- шума в ушах;
Быстротечная жизнь современного человека часто приводит к стрессам и нервозности, а в организме происходит сбой гормонов, когда развиваются болезни надпочечников у женщин симптомы не стоит игнорировать. Парный орган просто выбивается из сил, истощается и перестает нормально функционировать. Нужно обращаться к эндокринологу за проведением диагностики надпочечников и последующего лечения.
Многие ферменты участвуют в метаболическом пути синтеза стероидов надпочечников. Причиной может быть дефектная деятельность различных таких белков. Наиболее распространенной формой заболевания является дефект фермента 21-гидроксилазы. Второй наиболее частой формой заболевания является то, что ферментативные расстройства связаны с 11-бета-гидроксилазой.
Когда дефект связан с некоторым ферментом надпочечников, в организме продукта ферментной трансформации возникает дефицит. Эта взаимосвязь, которая физиологически была бы преобразована в продукт надлежащим образом, остается в избыточном теле и может претерпеть другие изменения. Именно по этой причине дети с врожденной гиперплазией надпочечников могут страдать от глюкокортикоидных дефицитов и могут иметь чрезмерное количество андрогенов. Что касается гиперплазии надпочечников, это приводит к увеличению уровня гипофизарного кортикотропина.
Заболевания при недостатке или избытке в организме того или иного гормона носят эндокринный характер. Требуется лечение гормональными препаратами с целью восстановления баланса выработки гормонов. Именно болезни надпочечников приводят к сбою функциональности то, иного гормона. Развивается недостаточность в надпочечниках, приводящая к развитию ряда болезней как у мужчин, так и у женщин. Лучше выявлять и лечить патологию в эндокринной системе на раннем этапе.
Каковы симптомы врожденной гиперплазии надпочечников?
Однако надпочечники не способны продуцировать недостающие гормоны, поэтому повышенные уровни кортикотропина продолжают сохраняться, и поэтому размер надпочечников увеличивается. Проблемы с врожденной гиперплазией надпочечников могут варьироваться в зависимости от точного фермента, который будет задействован в дефекте, и есть ли полное отсутствие активности фермента или будет только ослаблять функцию конкретного белка.
В случае врожденной гиперплазии надпочечников, вызванной дефицитом 21-гидроксилазы, существует 3 формы этого заболевания. Классическая фигура с потерей соли, классическая форма без потери соли, неклассическая фигура. При врожденной надпочечниковой железе с потерей соли первые симптомы появляются у детей через несколько или несколько дней после их рождения.
Признаки недостаточности гормонов в организме

Недостаток гормонов в организме приводит к серьезным нарушениям. Например, нехватка кортизола выражена появлением излишней утомляемости, нервозности, недостаточных сердечных выбросов. Развивается гипотония на фоне недостатка глюкозы в крови. У женщин отмечается потеря аппетита, явно выраженное снижение массы тела.
Обезвоживание, плохой аппетит, рвота, диарея, половое расстройство у девочек. . Врожденная гиперплазия надпочечников без потери соли протекает более плавно, и в этом случае отклонение обычно является аномальной репродуктивной структурой новорожденной женщины.
Поскольку вышеупомянутые классические формы врожденной гиперплазии надпочечников можно диагностировать сразу после рождения, это отличается для неклассических форм врожденной гиперплазии надпочечников. Это состояние связано с дефицитом надпочечникового фермента и выявляется в период полового созревания. У девочек симптомы в этом случае могут быть менструальными расстройствами и появлением признаков вирилизации.
Недостаток альдостерона в организме приводит к:
- нарушению равновесия;
- выпадению волос;
- накоплению солей калия;
- сбою работы сердца и почек;
- нарушению сердечного ритма;
- снижение степени клубочковой инфильтрации.
Недостаток антиандрогена у женщин чреват задержкой месячных, усиленным ростом волос на лобке и подмышечных впадинах, появлением мужских черт лица и преобразованием половых губы по типу мужской мошонки. У девочек подолгу отсутствует менструация.
Нарушения, связанные с избыточным андрогеном, приводят к нарушениям не только в первые дни жизни ребенка. Это связано с тем, что первоначально андрогены стимулируют процессы роста, но в то же время происходит слишком много разрастания длинных костей. Следствием этого является то, что ребенок с врожденной гиперплазией надпочечников начинает расти быстрее, чем его сверстники, но в конечном счете - преждевременно растет - он может быть значительно ниже.
Признание врожденной гиперплазии надпочечников
Форма врожденной гиперплазии надпочечников, описанная выше, аналогично связана с дефицитом 11-бета-гидроксилазы. Признание врожденной гиперплазии надпочечников легче у девочек, чем у мальчиков. Это связано с тем, что в случае этой болезни у небольшого пациента обычно наблюдаются отклонения в структуре репродуктивных органов. К ним приходит избыток андрогенов, которые влияют на ткани плода уже в период внутриматочного органогенеза. Анатомические аномалии могут быть настолько велики, что можно встретить даже трудность определения пола ребенка.
Общие симптомы
Симптомы заболевания схожи у мужчин и женщин при сбое работы надпочечников. К общим стоит отнести:
- резкое снижение, либо набор массы тела;
- появление пигментации на коже;
- нарушение работы ЖКТ;
- оволосение у женщин на теле по мужскому типу в случае сбоя сразу несколько гормонов;
- снижение памяти и концентрации внимания;
- тошнота, рвота;
- ожирение;
- снижение артериального давления.
При появлении подобных признаков нужно обращаться к эндокринологу либо терапевту за проведением обследования. Возможно развитие опухоли в одной из желез, в таком случае без помощи онколога и хирурга не обойтись.
В случае крайних сомнений может быть проведен тест кариотипа - при врожденной гиперплазии надпочечников, как у девочек, так и у мальчиков, кариотип нормальный. Диагноз врожденной гиперплазии надпочечников основан на гормональном тестировании. С этой целью образцы крови и образцы мочи могут быть собраны у ребенка. Среди отклонений, например, могут наблюдаться повышенные уровни прогестерона в моче или снижение уровня кортизола в сыворотке. Другие проблемы могут быть выявлены тем, как выявляются другие недостатки гормона гормона, такие как гипонатриемия, гиперкалиемия или гипогликемия.
Нехватка или переизбыток гормонов могут привести к сбою работы всех систем и органов, негативно сказаться на детородной функции. При заболеваниях надпочечников женщины начинают страдать непереносимостью солнечного света, постоянными депрессиями, болями в груди, появлением пигментных пятен на коже, нарушением месячного цикла, уменьшением в размерах груди, разрастанием клитора.
Только вовремя проведённая диагностика на наличии заболеваний надпочечников у женщин может оградить от серьезных патологий и проблем в дальнейшем.
Как проводится диагностика?

В первую очередь нужно посетить эндокринолога, который осмотрит и назначит следующие исследования:
- и мочи;
- Магнитно-резонансная томография (МРТ);
- Рентген-диагностика головы для определения размеров гипофиза;
- Негормональные пробы;
- Рентгенография костной ткани при подозрении на остеопороз;
- Так называемое «лучевое исследование » недавно-новое исследование для получения информации о функционировании надпочечников, состоянии близлежащих тканей и органов;
- Сцинтиграфию, дабы назначить правильное лечение.
Лечение
Если неприятные симптомы, стали болезненными, резко ухудшилось общее самочувствие, то первую очередь, необходимо выявить тип патологии, приведший к функциональному поражению надпочечников. Лечение начинается с устранения первопричины, приведшей к болезням.
Лечение – медикаментами и гормональными препаратами для нормализации гормонального фона, восполнения или устранения избытка тех, иных гормонов в организме, ликвидации негативных факторов и симптомов, способных усугубить течение болезни.
Дополнительно врач назначит витамины, противовирусные средства.
Если медикаментозное лечение не принесет должных результатов, то единственный выход - проведение хирургического вмешательства с удалением одной либо сразу двух желез.
Применим сегодня лазер как более щадящий метод воздействия. Разрезы минимальны, а последующий срок реабилитации – короткий.
При заболеваниях надпочечников возможно назначение гормональных средств, в частности контрацептивов, но прием должен проводится исключительно под контролем врача. Важно восстановить нормальное функционирование надпочечников. Не менее важно больным больше гулять на свежем воздухе, заниматься спортом, отрегулировать рацион питания с включением витаминов, минералов для поддержки функциональности надпочечников, стабилизации процессов выделения гормонов.
Профилактика
Профилактика проста и особенно касается женщин, которые должны знать умеренность в еде и придерживаться здорового образа жизни, отказаться от вредных продуктов: соленой, жареной пищи, ореховых, бобовых, кофеина, алкоголя крепкого чая.
В основе диеты должен быть творог, приготовленная на пару курятина или рыба, овощи, фрукты. Обязательно нужно проводить лечебную физкультуру, разработанную совместно с лечащим врачом. При сильном гормональном сбое излишняя активность противопоказана и неправильные движения могу привести к запуску процессов в надпочечниках и развитию серьезных заболеваний. Именно проблемы в эндокринной системе негативно влияют на половую систему у женщин и могут привести к серьезным осложнениям в репродуктивных функциях, бесплодию, развитию или опухоли.
Если появились неприятные симптомы заболевания надпочечников, нарушился месячный цикл, грудь стала меньше в размере, появилась сыпь и угри на теле, не стоит игнорировать симптомы, необходимо принимать меры, восполнить организм недостающими гормонами, дабы привести гормональный фон в норму, тем самым избежать серьезных последствий в дальнейшем.
Надпочечники представляют собой парный орган эндокринной системы, участвующий в регуляции жизненно-важных процессов организма и обеспечении его адаптации к меняющимся условиям внешней и внутренней среды.
Как и следует из названия, они локализуются над почками, в глубине паранефральной клетчатки забрюшинного пространства.
Несмотря на совершенно невнушительные размеры — 2,5х2,4х0,5 см, эти листовидные железки внутренней секреции часто имеют решающее значение не только для здоровья, но и для жизни человека.
Симптомы болезней надпочечников у женщин, а также методы лечения рассмотрим ниже.
Строение надпочечников обуславливает спектр их функций в организме. Мозговой и корковый слой, из которого состоит каждый надпочечник, совершенно различны по строению, представляя собой морфологически и функционально самостоятельные эндокринные железы. Основная масса органа — 90% — приходится на долю коры, оставляя для мозгового слоя лишь 10% удельного веса.
- Самая верхняя зона коры надпочечников — клубочковая — синтезирует альдостерон.
- Следующая за ней пучковая производит глюкокортикоидные гормоны.
- Самая глубокая часть коры — сетчатая — отвечает за синтез андрогенов.
Поступая в кровь, гормоны коры надпочечников определяют преимущественно три важнейшие функции:
- поддержание нормального уровня внутренней осмолярности (концентрации электролитов) и задержку натрия в организме — за счет выработки альдостерона;
- адаптацию организма к различным стрессовым ситуациям, включая психогенный стресс, инфекционные заболевания, травмы и другие воздействия — посредством выработки гидрокортизона;
- регуляцию половой функции посредством андрогенов, особенно важную для женщин, для которых надпочечники — их единственный источник.
В то время как корковое вещество большей частью заботится о внутреннем гомеостазе организма, мозговая часть призвана защищать нас от стресса.
Выделяя в кровь три вида гормонов группы катехоламинов — адреналин, дофамин и норадреналин, эта крошечная часть нашего организма обеспечивает правильную реакцию на стресс в случае любой угрожающей нам опасности, помогая сохранить жизнь.
При возникновении стрессовой ситуации мозг мгновенно посылает в надпочечники сигнал SOS, после чего в кровь вбрасываются гормоны стресса, замедляющие второстепенные по значимости процессы и усиливающие прилив крови к жизненно важным органам.
В случае заболеваний надпочечников продукция того или иного гормона нарушается, что приводит к дисфункции регулируемых ими процессов. Чаще всего причиной того, что надпочечники перестают справляться с нагрузкой, является многолетний затяжной стресс.
Это интересно
Несмотря на широкую распространенность термина «стресс», каждый человек трактует это понятие по-своему. В международной медицинской практике можно встретить такие определения стресса как «мозговой реакции на любые требования», «попытки организма защитить себя» или «реакции на ситуации», которые бывают как мгновенными так и долгосрочными, например, в контексте семейных отношений.
Неправильное и плохое питание так же способно повлиять на функцию этого органа внутренней секреции. Не получая с пищей необходимые для синтеза гормонов вещества, мы не только способствуем возникновению проблем с желудочно-кишечным трактом и печенью, но и можем ухудшить работу надпочечников.
К причинным факторам болезней надпочечников относят:

- инфекционные болезни;
- аутоиммунные заболевания;
- туберкулез, сифилис;
- послеоперационный период;
- ионизирующее облучение;
- инсулиновую терапию;
- резкую отмену гормональной терапии;
- онкологические заболевания;
- ВИЧ-инфекцию.
Истощение функции надпочечников может носить врожденный характер или быть следствием генетической предрасположенности.
Кроме общих для обоих полов ситуаций, в женском организме надпочечники испытывают дополнительную колоссальную нагрузку в периоды:
- беременности и родов, когда увеличивается потребность в гормонах;
- во время наступления менопаузы (особенно при резком климаксе), когда надпочечники вынуждены синтезировать эстрогены самостоятельно, без участи яичников.
Опухоли надпочечников
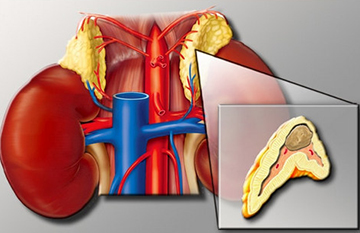 Согласно статистике, опухоли надпочечников встречаются у 2-3% населения, а при более тщательном обследовании с помощью КТ и МРТ их можно обнаружить у 5% жителей планеты.
Согласно статистике, опухоли надпочечников встречаются у 2-3% населения, а при более тщательном обследовании с помощью КТ и МРТ их можно обнаружить у 5% жителей планеты.
Большая часть их носит доброкачественный характер, поэтому вопрос об оперативном лечении решается в каждом случае индивидуально.
Симптоматика опухолей надпочечников зависит как от морфологии новообразования (доброкачественное или злокачественное), так и от ее гормональной активности.
При этом симптомы гормональных нарушений проявляются в соответствии с тем, какой гормон продуцирует данная опухоль (кортизол, андрогены, адреналин или альдостерон).
- Картина кортизол-продуцирующей опухоли коркового слоя надпочечников складывается из ожирения, остеопороза, деперессивных эпизодов, мышечной слабости и появлении на коже специфических стрий (растяжек).
- В случае развития феохромоцитомы, синтезирующей норадреналин и адреналин, главными симптомами становятся гипертонические кризы либо постоянно высокий уровень артериального давления. Сходная клиническая картина сопутствует альдостероме – новообразованию с гиперпродукцией альдостерона.
- Андростерома, вырабатывающая половые гормоны, приводит к развитию мужских половых признаков (грубому голосу, наращиванию мышечной массы, оволосению по мужскому типу).
Микроаденома гипофиза — доброкачественное новообразование, но оно требует серьезного контроля и лечения. По ссылке все о методах лечения и возможных последствиях данного недуга.
Синдром Кушинга
Опухоли и гиперплазия коры надпочечников способны вызывать состояние хронического избытка глюкокортикоидных гормонов. Развивающийся в результате этого симптомокомплекс характерных симптомов получил название синдрома Кушинга.
У взрослых чаще всего возникают доброкачественные опухоли надпочечников (аденомы), и намного реже — злокачественные (рак), причем большую часть пациентов в том и другом случае составляют женщины. У детей синдром Кушинга на фоне его опухолей возникает намного реже, при этом более половины случаев составляет рак надпочечников среди девочек.
Клинические проявления синдрома Кушинга характеризуются:

- ожирением центрального типа (с отложением жира на туловище и худыми конечностями);
- одутловатым лунообразным лицом (лицевой плеторой);
- бычьим горбом (жировыми отложениями на затылке);
- изменениями со стороны кожи: истончением и прозрачностью эпидермиса, полосами растяжек (стрий) фиолетового или красного цвета, повышенной кровоточивостью и склонностью к высыпаниям и инфицированию;
- артериальной гипертензией, кардиомиопатией и аритмией;
- гирсутизмом (усилением роста волос на лице, животе, груди и плечах) и угревой сыпью;
- нарушениями функции половых желез (снижением либидо, аменореей и бесплодием);
- остеопорозом и возникающими на его фоне переломами;
- мышечной слабостью, особенно в проксимальных мышечных группах;
- психическими нарушениями: депрессивностью, эмоциональной лабильностью, нарушениями памяти и внимания;
- развитием мочекаменной болезни;
- полиурией на фоне жажды.
Болезнь Аддисона
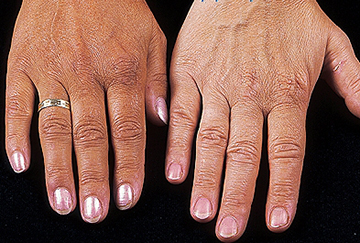 Недостаточная продукция гормонов надпочечниками ведет к серьезным нарушениям в организме, клинически проявляющимися болезнью Аддисона.
Недостаточная продукция гормонов надпочечниками ведет к серьезным нарушениям в организме, клинически проявляющимися болезнью Аддисона.
Первичная (идиопатическая) надпочечниковая недостаточность чаще встречается среди женщин.
Болезнь Аддисона поражает 140 человек из каждого миллиона жителей планеты. Она не обошла и таких известных людей как президент США Джон Кеннеди и его сестра Юнис, английские писатели Чарльз Диккенс и Джейн Остин.
Своим названием первичная недостаточность надпочечников также обязана известной личности. Врач из Англии Томас Аддисон, прославившийся своими работами по эндокринологии, впервые описал эту редкую патологию.
Причинами надпочечниковой недостаточности, клинически проявляющимися болезнью Аддисона, могут быть:
- аутоиммунные заболевания с выработкой антител к клеткам надпочечников;
- инфекционные заболевания (туберкулез, цитомегаловирус);
- удаление надпочечников;
- опухоли надпочечников.
Медленное развитие болезни Аддисона часто затрудняет его диагностику, позволяя отнести первые симптомы к другим заболеваниям или считать их следствием повышенной нагрузки.
Поэтому часто обращение к врачу затягивается, а его поводом в конце концов служат другие болезни, травмы или беременность, обостряющие симптомы болезни.
Болезнь Аддисона сопровождается комплексом симптомов надпочечниковой недостаточности:

- хронической усталостью;
- утратой аппетита;
- предпочтением соленой пищи;
- похуданием;
- тремором;
- мышечной слабостью;
- потливостью;
- тахикардией (частым сердцебиением);
- болями в животе;
- нарушением акта глотания (дисфагией).
Кроме того, возможны проявления диспепсии (тошнота, рвота, диарея) и артериальной гипотензии, сопровождающейся обмороками и головокружениями. Больных беспокоит головная боль, они часто бывают раздражительными и склонными к тревоге и депрессии.
Отличительным диагностическим критерием болезни Аддисона является изменение цвета кожных покровов и слизистых оболочек (мелазма Аддисона). Гиперпигментация проявляется в области кожных складок, на локтях и коленях и костяшках пальцев. Темнеют шрамы на коже, губная кайма и слизистые оболочки в ротовой полости.
В течении болезни Аддисона возможны кризы, проявляющиеся утяжелением симптоматики и критическим ухудшением состояния больных. Надпочечниковый кризис обычно проявляется:
- приступами рвоты и диареи;
- сильным болевым синдромом в области живота, спины или нижних конечностей;
- резким обезвоживанием организма;
- коллапсом и потерей сознания.
Такие угрожающие жизни состояния требуют оказания срочной медицинской помощи, а при ее отсутствии могут закончиться смертью больного.
Как проявляется у женщин
Синдром Кушинга намного чаще встречается у женщин, чем у мужчин, в большинстве поражая женщин фертильного (детородного) возраста — от 20 до 45 лет. Развитие синдрома гиперкортицизма могут спровоцировать беременность или роды, во время которых надпочечники вынуждены функционировать в усиленном режиме.
 Кроме общей клинической симптоматики, для женского Кушинга характерны:
Кроме общей клинической симптоматики, для женского Кушинга характерны:
- нарушения менструального цикла;
- аменорея (отсутствие менструаций);
- рост волос над верхней губой, в области подбородка, груди, обусловленный избытком мужских гормонов.
Подобно синдрому Кушинга, первичный гипокортицизм (болезнь Аддисона) также преобладает среди женщин, проявляясь в возрастной группе от 30 до 50 лет.
Кроме того, женский Аддисон протекает более тяжело и имеет серьезные последствия.
Эндокринные расстройства при болезни Аддисона у женщин выражаются уменьшением волосяного покрова вплоть до облысения, снижением либидо (полового влечения) и расстройствами менструального цикла.
Лечение
Цель лечения синдрома гиперкортицизма (синдрома Кушинга) сводится к нормализации содержания в крови гормонов коры надпочечников. Применение длительными курсами препаратов, снижающих синтез гормонов корой надпочечников (низорала, метапирона, мамомита) способен значительно уменьшить проявления болезни.
Кроме того, больным синдромом Кушинга показано симптоматическое лечение:
- гипотензивные препараты;
- коррекция нарушений обмена белков и углеводов;
- терапия сердечной недостаточности.
Хирургические методы лечения включают удаление одного надпочечника (одностороннюю адреналэктомию).
Современные методы лечения болезни Аддисона сводятся к компенсации нехватки в организме гормонов надпочечников. Лекарство, способное устранить причину этого недуга, пока не изобретено.
Заместительная терапия включает в себя стероидные гормональные препараты, постоянный прием которых дает возможность больным жить полноценной жизнью. Для восполнения недостатка кортизола назначают гидрокортизон и синтетические глюкокортикоиды (бетаметазон, преднизолон). Пониженный уровень альдостерона корригируют минералокортикоидами (фроринеффом или кортинеффом).
Диета больных Аддисоном должна содержит повышенное количество натрия. Кроме того, в целях профилактики переломов на фоне остеопороза назначают витамин D и препараты кальция.
Видео на тему